Introducción
En el síndrome coronario agudo (SCA) no basta con tratar rápido: hay que tratar bien. Las terapias antitrombóticas salvan vidas, pero también pueden provocar sangrados mayores, complicaciones que aumentan la mortalidad y obligan a suspender tratamientos clave.
Para enfrentar este dilema clínico cotidiano, en CardioULA desarrollamos un algoritmo práctico y secuencial que ayuda a convertir el riesgo hemorrágico en decisiones terapéuticas concretas, sin perder de vista el beneficio isquémico.
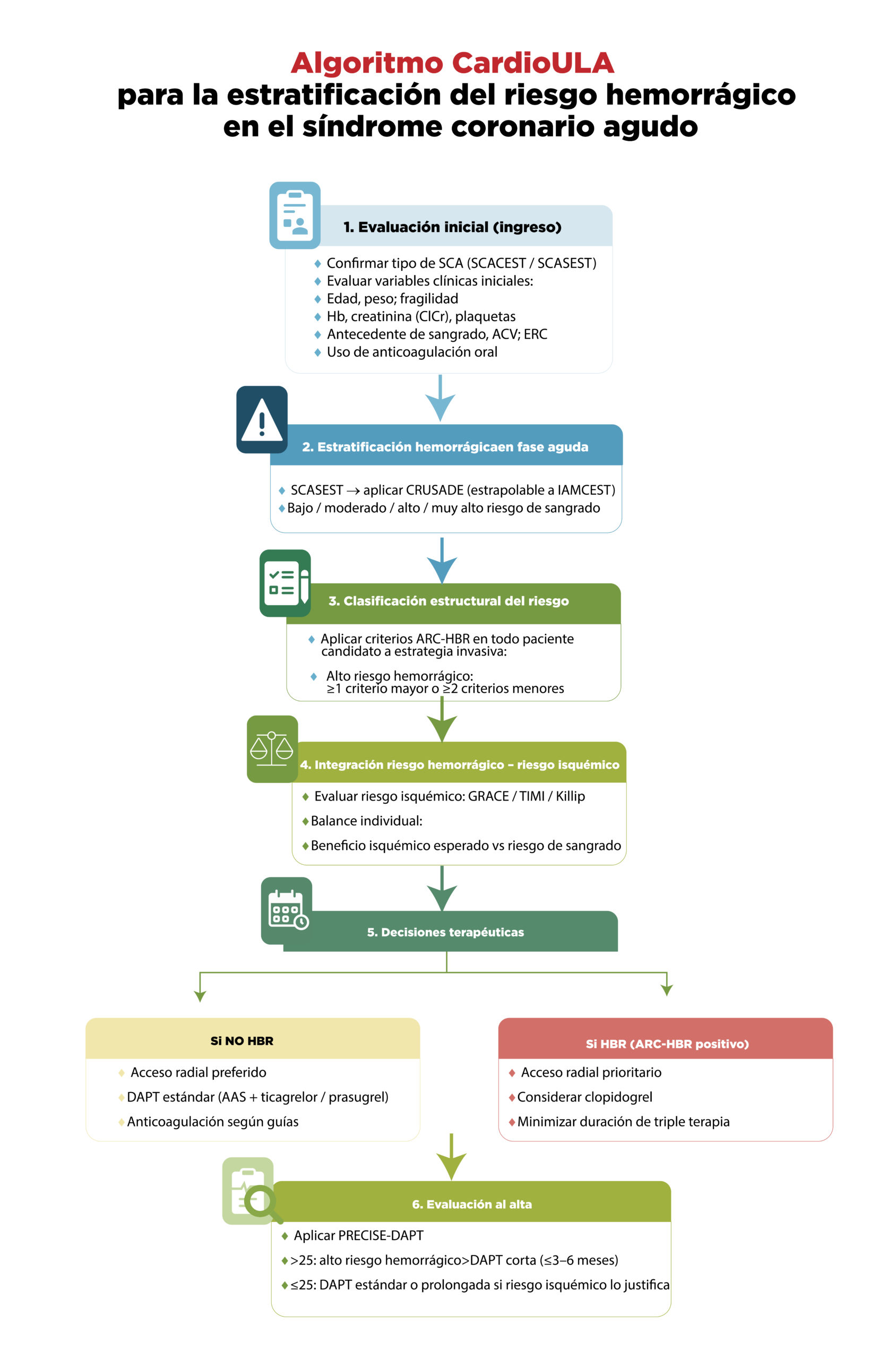
🩺 Paso 1. Evaluación inicial: lo básico que no puede faltar
Desde el ingreso, todo paciente con SCA debe evaluarse de forma sistemática:
- Tipo de SCA: SCACEST o SCASEST
- Edad, peso y fragilidad
- Hemoglobina, creatinina (ClCr), plaquetas
- Antecedente de sangrado, ACV o enfermedad renal crónica
- Uso de anticoagulación oral
👉 Muchos factores de riesgo de sangrado están presentes desde el primer contacto.
⚠️ Paso 2. ¿Riesgo de sangrado en la fase aguda?
En el SCASEST, el score CRUSADE permite estimar el riesgo de sangrado mayor intrahospitalario, clasificándolo como bajo, moderado, alto o muy alto.
Este paso es especialmente útil antes de la angiografía coronaria y puede orientar la prudencia terapéutica incluso en el IAMCEST.
🧩 Paso 3. Identificar al paciente de alto riesgo hemorrágico
Aquí entra en juego el estándar actual: ARC-HBR.
Un paciente se considera de alto riesgo hemorrágico (HBR) si presenta:
- ≥1 criterio mayor, o
- ≥2 criterios menores
📌 Esta clasificación es clave para decidir cómo y cuánto tratar.
⚖️ Paso 4. El corazón del algoritmo: balance riesgo–beneficio
No se trata solo de sangrado. El algoritmo integra:
- Riesgo isquémico (GRACE, TIMI, Killip)
- Beneficio isquémico esperado
- Riesgo hemorrágico individual
👉 Más riesgo isquémico no siempre significa más intensidad antitrombótica.
💊 Paso 5. Decisiones terapéuticas personalizadas
NO hay alto riesgo hemorrágico
- Acceso radial preferido
- DAPT estándar (AAS + ticagrelor o prasugrel)
- Anticoagulación según guías
SÍ hay alto riesgo hemorrágico (ARC-HBR positivo)
- Acceso radial prioritario
- Considerar clopidogrel
- Minimizar la duración de la triple terapia
🎯 Objetivo: reducir sangrado sin comprometer la eficacia clínica.
🏁 Paso 6. Al alta: pensar más allá de la hospitalización
Antes del egreso, el PRECISE-DAPT ayuda a decidir la duración de la doble antiagregación:
- >25 → alto riesgo hemorrágico → DAPT corta (≤3–6 meses)
- ≤25 → DAPT estándar o prolongada si el riesgo isquémico lo justifica.
Conclusión
Estratificar el riesgo hemorrágico no es tratar menos,
es tratar mejor.
El Algoritmo CardioULA traduce la evidencia en una ruta clínica clara, especialmente valiosa en contextos de alta complejidad y recursos limitados, como nuestros hospitales públicos.