Resumen
La medicina contemporánea enfrenta un dilema ético central: cómo equilibrar el bienestar del paciente con el bienestar del médico en sistemas sanitarios cada vez más exigentes, deshumanizados y frágiles. Durante siglos, la tradición hipocrática y la ética esculapiana promovieron una visión del médico como figura de sacrificio ilimitado, dispuesto a renunciar a su vida personal, su salud y su descanso en nombre del deber. Pero la experiencia reciente demuestra que este modelo ya no es viable y, en muchos casos, ha comenzado a generar daño.
La pandemia por COVID-19 reveló con crudeza la vulnerabilidad del profesional: miles de médicos enfermaron, murieron o abandonaron la práctica por desgaste extremo. Esta evidencia confirmó que ningún sistema sanitario puede sostenerse si quienes lo sostienen están física y emocionalmente quebrados. Al mismo tiempo, diversos episodios emblemáticos —la huelga canadiense de los años noventa, la “Hora Cero” en Venezuela, las huelgas españolas de 2023–2024 y la huelga de hambre realizada por médicos en el Colegio de Médicos de Mérida— mostraron que los profesionales recurren a la protesta no para abandonar su misión, sino porque las condiciones les impiden cumplirla con dignidad y seguridad.
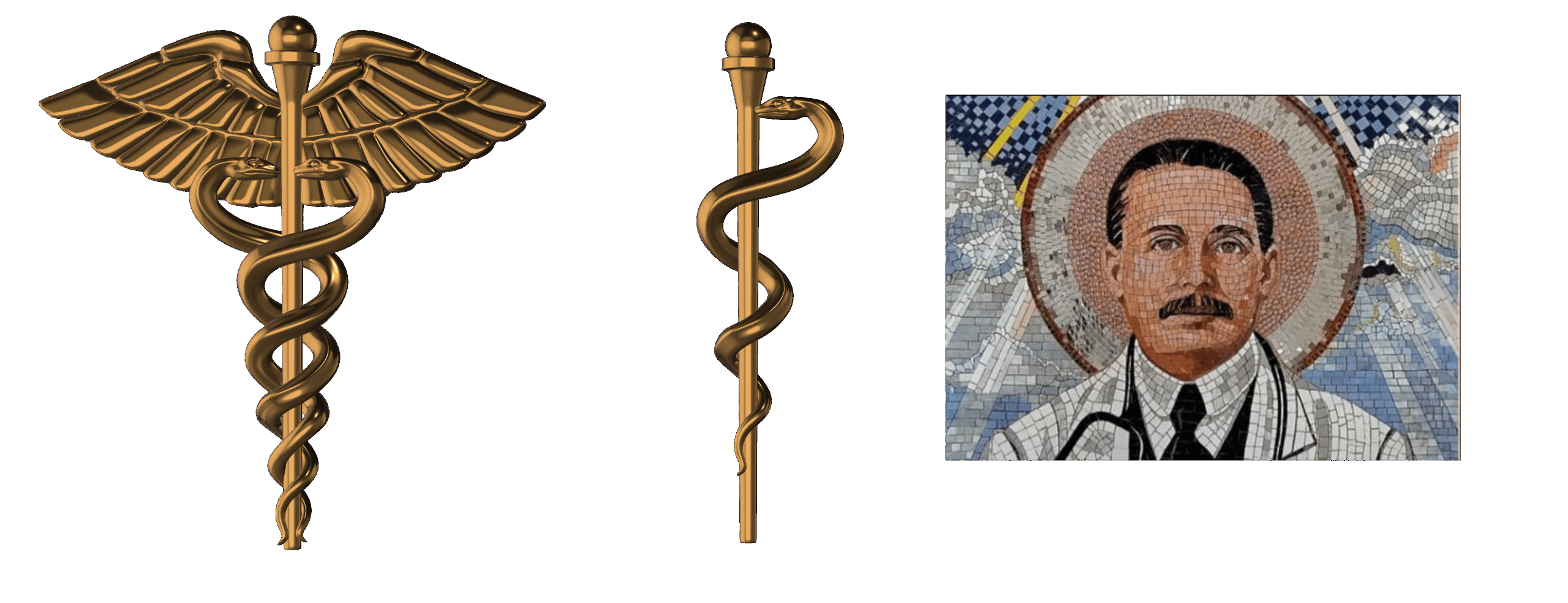
Estas tensiones éticas dialogan con un conflicto simbólico profundo en la identidad médica latinoamericana: la coexistencia del caduceo de Hermes, el bastón de Esculapio y la figura de José Gregorio Hernández. Como se ha analizado en el simbolismo del Colegio de Médicos de Mérida, estos emblemas representan modelos éticos distintos —comercio, sacrificio o virtud— y muestran que la medicina necesita hoy una ética más humana, centrada en la persona del profesional.
Los hechos descritos desmontan la falsa dicotomía “paciente versus médico”: el bienestar del paciente depende directamente de la salud física, emocional y social del profesional. Por ello, los marcos contemporáneos de profesionalismo —como CanMEDS— reconocen explícitamente el autocuidado, los límites razonables y la salud mental del médico como componentes esenciales de una atención ética y segura.
Reinterpretar los principios bioéticos, integrar la calidad de vida del profesional en la noción misma de excelencia médica y superar el paradigma del sacrificio perpetuo constituyen tareas urgentes para la medicina del siglo XXI. Reconocer la dignidad del médico no contradice el espíritu del Juramento Hipocrático: lo actualiza en un mundo donde la humanidad del cuidador es condición indispensable para proteger la vida del paciente y preservar la esencia misma de la medicina.
El Médico al Límite: El Conflicto Ético que Ya No Podemos Ignorar
La medicina contemporánea enfrenta un dilema ético central: cómo equilibrar el bienestar del paciente con el bienestar del médico en sistemas sanitarios cada vez más exigentes, deshumanizados y frágiles. Durante siglos, la tradición hipocrática y la ética esculapiana promovieron una visión del médico como figura de sacrificio ilimitado, dispuesto a renunciar a su vida personal, su salud y su descanso en nombre del deber. Pero la experiencia reciente demuestra que este modelo ya no es viable y, en muchos casos, ha comenzado a generar daño.
La pandemia por COVID-19 reveló con crudeza la vulnerabilidad del profesional: miles de médicos enfermaron, murieron o abandonaron la práctica por desgaste extremo. Esta evidencia confirmó que ningún sistema sanitario puede sostenerse si quienes lo sostienen están física y emocionalmente quebrados. Al mismo tiempo, diversos episodios emblemáticos —la huelga canadiense de los años noventa, la “Hora Cero” en Venezuela, las huelgas españolas de 2023–2024 y la huelga de hambre realizada por médicos en el Colegio de Médicos de Mérida— mostraron que los profesionales recurren a la protesta no para abandonar su misión, sino porque las condiciones les impiden cumplirla con dignidad y seguridad.
Estos eventos revelan que la supuesta dicotomía “paciente versus médico” es falsa. El bienestar del paciente depende directamente de la salud física, emocional y social del profesional. Por ello, los marcos contemporáneos de profesionalismo —como CanMEDS— reconocen explícitamente el autocuidado, los límites razonables y la salud mental del médico como componentes esenciales de una atención ética y segura.
Reinterpretar los principios bioéticos, integrar la calidad de vida del profesional en la noción misma de excelencia médica y superar el paradigma del sacrificio perpetuo constituyen tareas urgentes para la medicina del siglo XXI. Reconocer la dignidad del médico no contradice el espíritu del Juramento Hipocrático: lo actualiza en un mundo donde la humanidad del cuidador es condición indispensable para proteger la vida del paciente y preservar la esencia misma de la medicina.
El caduceo de Hermes: la medicina atrapada entre el comercio y la agilidad
Aunque utilizado erróneamente como símbolo médico en muchas instituciones, el caduceo de Hermes representa el comercio, la velocidad, la intermediación y, en algunos mitos, la astucia y la ambigüedad moral.
Su adopción refleja el giro que la medicina moderna ha vivido en muchos sistemas:
- presión por la productividad,
- tiempos de consulta reducidos,
- competencia de mercado,
- indicadores financieros por encima de los clínicos.
Bajo este símbolo, la profesión corre el riesgo de convertirse en un servicio transaccional, donde el bienestar del médico se subordina a métricas, eficiencia y demandas crecientes.
El bastón de Esculapio: el sacrificio como fundamento ético
El verdadero símbolo histórico de la medicina es el bastón de Esculapio, con su serpiente única.
Representa cuidado, vigilancia y transformación, pero su trasfondo se cargó —a lo largo de los siglos— de una ética de renuncia personal que se consolidó en dos textos clásicos:
- el Juramento Hipocrático,
- y la Carta de Esculapio a su hijo.
Ambos transmiten una visión del médico como figura consagrada, disponible sin reservas, dispuesto a sacrificar tiempo, descanso y vida personal en nombre de la curación.
Esta visión construyó una cultura profesional basada en:
- la heroicidad,
- la disponibilidad total,
- la culpa por descansar,
- la renuncia a la vida personal,
la idea de que “el buen médico se entrega por completo”.
El conflicto actual surge cuando esta ética del sacrificio se encuentra con la realidad del siglo XXI: un sistema que exige más de lo que los seres humanos pueden dar.
José Gregorio Hernández: un modelo alternativo basado en la virtud y la humanidad
En el contexto latinoamericano, y especialmente en Venezuela, emerge un tercer símbolo:
el Dr. José Gregorio Hernández, figura que encarna la unión entre ciencia, humanidad, compasión y espiritualidad.
Su vida no representa la medicina del sacrificio destructivo, sino la medicina de la virtud:
- humildad,
- cercanía humana,
- equilibrio espiritual,
- servicio sin renunciar a la dignidad,
- cuidado del otro acompañado de integridad personal.
Su figura se alinea más con la ética contemporánea del profesionalismo que con el modelo sacrificial clásico.
Es un puente entre la tradición y la necesidad moderna de un médico que se cuida para poder cuidar.
Estos símbolos no son neutrales: son fuerzas culturales que moldean expectativas y comportamientos.
La crisis ética que vivimos hoy se explica, en parte, porque la profesión ha intentado encarnar simultáneamente:
- la eficiencia del caduceo,
- el sacrificio de Esculapio,
- y la humanidad del modelo virtuoso.
Ese conflicto simbólico es el terreno donde germina la tensión contemporánea entre bienestar del paciente y bienestar del médico.
La ética del sacrificio y el nacimiento del conflicto moderno
Si hay un hilo invisible que ha guiado la identidad médica durante más de dos mil años, es la idea del sacrificio.
Un ideal que nació noble y heroico, pero que con el tiempo se transformó en una carga imposible que hoy amenaza no solo la salud de los médicos, sino también la seguridad de los pacientes y la sostenibilidad de los sistemas de salud.
El conflicto actual —entre cuidar al paciente y cuidarse a sí mismo— no surgió de repente.
Es el resultado de un choque entre una tradición ética que exige entrega total y una realidad contemporánea que exige límites humanos.
El Juramento Hipocrático: noble en intención, insostenible en la práctica moderna
El Juramento Hipocrático fue, en su época, un texto revolucionario. Planteó por primera vez una ética de responsabilidad hacia el paciente y estableció principios que aún hoy consideramos fundamentales:
- no hacer daño,
- usar el conocimiento para el bien,
- actuar con honestidad,
- guardar secreto profesional.
Sin embargo, el juramento también consolidó la figura del médico como ser moralmente superior, alguien llamado a una misión casi sagrada:
- estar disponible siempre,
- responder aunque esté extenuado,
- anteponer al paciente por encima de todo, incluso de su propia vida.
En un mundo antiguo, con comunidades pequeñas, expectativas moderadas y ritmos más lentos, ese ideal era alcanzable.
En el siglo XXI, con miles de pacientes, demandas crecientes, burocracia abrumadora y riesgos institucionales, ese ideal se convierte en una trampa moral.
La Carta de Esculapio: la consagración del sacrificio como virtud
La llamada Carta de Esculapio a su hijo, pese a no ser parte del corpus hipocrático, moldeó profundamente el imaginario ético de la medicina. Presenta al médico como alguien que “no vive para sí”, sino para los demás.
En su mensaje subyace una ética de:
- renuncia,
- sacrificio permanente,
- dependencia emocional del deber,
- disponibilidad total.
La medicina se convirtió así en una profesión sin límites, donde el desgaste personal era visto como señal de virtud.
No descansar, no tener vida personal y trabajar hasta el agotamiento se convirtieron en atributos del “buen médico”.
Y ahí nace el conflicto moderno.
Porque la medicina contemporánea exige:
- evidencia,
- calidad,
- seguridad del paciente,
- salud mental del equipo,
- responsabilidad ética colectiva.
Y la ética del sacrificio absoluto es incompatible con todo ello.
La realidad del siglo XXI: sistemas que exigen lo imposible
Hoy los médicos trabajan en sistemas sanitarios que:
- están saturados,
- carecen de recursos,
- exigen productividad extrema,
- imponen burocracias que consumen más tiempo que la atención clínica,
- someten a presión judicial, mediática y económica.
La ética del sacrificio —que daba sentido al médico antiguo— se convierte ahora en una fuente de:
- burnout,
- ansiedad,
- depresión,
- errores médicos,
- pérdida de empatía,
- renuncias y migración laboral,
- deterioro del vínculo médico–paciente.
La contradicción es evidente:
Se exige al médico sacrificarse más que nunca,
mientras el sistema le da menos condiciones que nunca para hacerlo.
El punto crítico: cuando sacrificarse significa hacer daño
El conflicto ético se vuelve insostenible cuando queda claro que:
- Un médico agotado no puede garantizar seguridad del paciente.
- Un médico emocionalmente quebrado no puede sostener empatía.
- Un médico desprotegido no puede cuidar.
El sacrificio empieza a contradecir el propio juramento.
Lo que antes era virtud hoy se convierte en riesgo.
Este choque entre ideal y realidad es lo que dio origen a:
- las huelgas médicas emblemáticas,
- los movimientos globales por el bienestar profesional,
- los nuevos marcos de profesionalismo como CanMEDS,
- y la discusión contemporánea sobre el equilibrio ético entre paciente y médico.
La conclusión ética: el sacrificio ya no puede ser la base del profesionalismo
El sistema sanitario moderno necesita médicos saludables, no héroes exhaustos.
El nuevo profesionalismo no reemplaza la vocación médica,
la rescata de la autoexplotación.
Esta crisis no destruye la ética médica:
la reorienta hacia un modelo que protege al paciente a través del bienestar del médico, no a costa de él.
La crisis contemporánea: huelgas emblemáticas, pandemia y el derrumbe del ideal sacrificial
El conflicto moderno entre el deber de cuidar y el derecho del médico a ser cuidado no es teórico:
ha dejado una huella visible en la historia sanitaria mundial.
Desde Canadá hasta Venezuela y España, pasando por la pandemia de COVID-19, distintas sociedades han presenciado cómo el modelo sacrificial del profesionalismo médico se fractura cuando las condiciones de trabajo se vuelven incompatibles con la dignidad humana y con la seguridad del paciente.
Estas crisis no fueron simples protestas laborales.
Fueron el grito colectivo de una profesión atrapada entre la exigencia de proteger vidas y la imposibilidad de hacerlo en sistemas colapsados.
Canadá en los años 90: cuando la huelga reveló que la tradición hipocrática había llegado a su límite
A comienzos de los años noventa, los médicos especialistas de Canadá realizaron una huelga nacional que sorprendió al mundo.
La sociedad canadiense, acostumbrada a ver al médico como figura abnegada, no podía comprender cómo quienes se habían comprometido al juramento hipocrático podían dejar de trabajar.
Pero el conflicto reveló una verdad crucial:
Los médicos no protestaban contra los pacientes, sino contra un sistema que ya no les permitía cuidarlos con calidad ni seguridad.
Falta de autonomía, sobrecarga laboral, burocracia creciente y desgaste emocional acumulado llevaron al límite a una generación entera.
Este episodio marcó un antes y un después en la educación médica mundial porque de él surgió un proceso de reflexión profunda que desembocó en el proyecto EFPO y, más tarde, en el modelo CanMEDS, que introduce por primera vez la salud del médico como una competencia profesional indispensable.
“La Hora Cero” en Venezuela: la protesta que mostró el costo humano de un sistema en ruinas
En 1996 Venezuela presenció uno de los episodios más dolorosos en su historia sanitaria: la huelga médica conocida como “La Hora Cero”.
Por primera vez, los médicos cerraron incluso los servicios de emergencia debido a condiciones laborales y asistenciales absolutamente insostenibles:
- hospitales sin insumos básicos,
- equipos obsoletos,
- salarios destruidos por la inflación,
- riesgo directo de causar daño por falta de recursos,
- meses de negociaciones ignoradas por el Estado.
Lo que empezó como una demanda legítima se convirtió, tras el cierre total, en un conflicto éticamente devastador.
Pacientes murieron sin atención, la opinión pública se fracturó y el país vivió días de angustia extrema.
“La Hora Cero” demostró algo incómodo:
Cuando un sistema colapsa, el dilema ético del médico deja de ser individual y se convierte en un conflicto moral de toda la sociedad.
La huelga reveló que el sacrificio ilimitado no puede ser exigido, pero también que interrumpir completamente la atención médica puede producir un daño irreparable.
Fue el espejo más crudo del conflicto ético moderno.
España 2023–2024: el colapso asistencial como amenaza a la calidad de la atención
En 2023 y 2024, los médicos de atención primaria y de urgencias en España llevaron a cabo múltiples huelgas ante un sistema saturado:
- agendas con 50–70 pacientes por día,
- 3–5 minutos por consulta,
- pérdida absoluta de tiempo para escuchar, examinar y educar,
- burocracia creciente,
- agotamiento físico y emocional.
Los profesionales declararon que el sistema les obligaba a fallar.
No podían cumplir el juramento hipocrático bajo condiciones que impedían ofrecer una atención segura.
La sociedad entendió el mensaje:
No era una protesta para trabajar menos, sino para poder trabajar bien.
Este movimiento europeo expone otro aspecto del conflicto:
la masificación asistencial convierte al médico en un recurso mecánico, no en un profesional reflexivo y humano, y por tanto pone en riesgo al paciente.
La pandemia por COVID-19: cuando el sacrificio se volvió insostenible y mortal
La pandemia fue el punto de quiebre mundial.
Marchas, aplausos, homenajes… pero también:
- falta de equipos de protección,
- jornadas interminables,
- exposición constante al contagio,
- miles de profesionales muertos,
- colapso emocional,
- duelos colectivos,
- trastornos de salud mental,
- renuncias masivas.
Por primera vez, la sociedad entera vio lo que el modelo sacrificial produce cuando se lleva al extremo:
médicos que mueren, médicos que enferman, médicos que colapsan.
Y comprendió algo fundamental:
El sacrificio absoluto no es heroico: es insostenible, peligroso y profundamente injusto.
La pandemia destruyó la ilusión de que el médico puede ser un recurso inagotable.
Puso fin —de manera irreversible— a la fantasía de que la ética del sacrificio absoluto es compatible con la medicina moderna.
Una conclusión global: las huelgas y la pandemia revelaron lo mismo
Los cuatro casos —Canadá, Venezuela, España y COVID-19— tienen un mensaje común:
- Un médico exhausto no puede garantizar una medicina segura.
- Un médico desprotegido no puede proteger.
- Un sistema que exige sacrificio perpetuo está condenado al colapso.
Estos episodios demostraron que:
- el bienestar del médico es un determinante directo de la salud del paciente;
- la protesta médica tiene límites éticos que deben ser respetados;
- los sistemas de salud deben replantear su modelo de funcionamiento;
- las sociedades deben reconocer que el médico es un ser humano, no un recurso infinito.
A partir de estas crisis, la medicina mundial comenzó a replantear su identidad y su ética profesional.
Y ahí nace la pregunta central del nuevo profesionalismo:
¿Qué significa ser médico en el siglo XXI?
La respuesta empezó a tomar forma con el modelo CanMEDS, que veremos a continuación.
El origen de CanMEDS y la reconstrucción moderna del profesionalismo médico
El modelo CanMEDS no es una moda pedagógica ni un esquema de competencias importado desde la teoría. Es, ante todo, una respuesta histórica a una crisis profunda: la constatación de que el modelo sacrificial tradicional había dejado de ser funcional, justo o seguro.
CanMEDS nació porque el médico moderno necesitaba una nueva manera de entender su profesión, su rol en el sistema y su relación consigo mismo.
La crisis canadiense que abrió los ojos al mundo
A principios de los años noventa, Canadá vivió un conflicto gremial que puso en evidencia que el profesionalismo médico clásico había llegado a sus límites. La huelga nacional de especialistas reveló:
- el desgaste emocional acumulado,
- la pérdida de autonomía profesional,
- la presión institucional excesiva,
- la ruptura entre las expectativas sociales y las capacidades reales del médico,
- la imposibilidad de sostener una ética basada en la disponibilidad permanente.
Los expertos comenzaron a advertir algo que luego se volvería universal:
no basta con ser un buen clínico si el sistema destruye las condiciones necesarias para ejercer con dignidad.
Este conflicto llevó a una pregunta inédita en la educación médica:
¿Qué competencias necesita un médico moderno para sobrevivir, prosperar y brindar una atención segura en sistemas complejos?
De esa pregunta nació el proyecto Educating Future Physicians of Ontario (EFPO), que identificó los primeros roles que luego serían la base de CanMEDS.
De EFPO a CanMEDS: reconocer que la medicina es más que el “experto clínico”
El análisis canadiense ofreció una revelación disruptiva: el médico no es solo un experto clínico.
Esa identidad, basada en el conocimiento y la pericia técnica, era apenas una de las dimensiones necesarias para practicar medicina en el siglo XXI.
El profesional debía ser también:
- comunicador,
- colaborador,
- líder,
- gestor de recursos,
- defensor del paciente,
- académico,
- ciudadano ético,
y, sobre todo, persona.
La innovación radical de CanMEDS fue colocar al “Médico como Profesional” como un rol estructural, y dentro de ese rol introducir por primera vez el concepto de autocuidado como obligación ética y competencia necesaria.
Esto fue un giro histórico:
CanMEDS afirmó explícitamente que el médico tiene el deber profesional de proteger su propia salud.
No como derecho individual, sino como parte integral de la seguridad del paciente.
El nacimiento del médico integral: más humano, menos heroico
CanMEDS redefinió el profesionalismo bajo principios que cuestionaban directamente el legado sacrificial:
- El médico debe cuidarse a sí mismo.
- La fatiga, el burnout y el sufrimiento emocional son fallas sistémicas, no debilidades personales.
- La capacidad de decir “no” es una competencia ética.
- La vulnerabilidad no contradice la vocación médica; la condiciona.
El equilibrio entre vida profesional y personal es necesario para un ejercicio seguro.
La dignidad del médico es parte de la dignidad del paciente.
La transición del héroe al profesional ético ha sido lenta, pero no reversible.
La pandemia hizo evidente que solo los sistemas que protegen la salud mental y física del médico son capaces de sostener el cuidado en crisis prolongadas.
CanMEDS como puente entre tradición y modernidad
Aunque crítico del sacrificio excesivo, CanMEDS no desecha la tradición hipocrática.
La reinterpreta.
- Mantiene el compromiso ético,
- refuerza la beneficencia,
- preserva la dignidad del paciente,
- y exige profesionalismo.
Pero añade algo que los textos fundacionales nunca mencionaron:
El médico también es un ser humano con límites reales.
CanMEDS, en esencia, es la actualización contemporánea del juramento hipocrático para un mundo donde la complejidad institucional, la carga emocional y las presiones sistémicas hacen imposible la entrega ilimitada.
El impacto global: del modelo canadiense al lenguaje universal del profesionalismo
En dos décadas, CanMEDS pasó de ser un proyecto regional a convertirse en:
- un estándar internacional,
- un lenguaje común en la educación médica,
- un marco para definir roles, competencias y responsabilidades,
- un instrumento para garantizar la seguridad del paciente,
- y una plataforma para reconocer el bienestar del médico como componente estructural del cuidado.
Hoy es utilizado o adaptado en:
- Europa,
- América Latina,
- Australia,
- Medio Oriente,
- Asia.
Su expansión demuestra que el conflicto que lo originó no era canadiense, sino universal.
Conclusión: CanMEDS como respuesta ética al colapso del sacrificio
El éxito de CanMEDS no radica en su diseño pedagógico, sino en su relevancia humana.
Nació del reconocimiento de que:
el médico no puede sostener un sistema que no lo sostiene,
la excelencia clínica sin bienestar personal conduce al error y al sufrimiento,
el profesionalismo moderno exige dignidad, equilibrio y límites,
y la calidad del cuidado depende directamente de la calidad de vida del cuidador.
Por eso, CanMEDS no es solo un marco de competencias.
Es la traducción contemporánea del deber hipocrático,
una versión actualizada de la ética médica clásica donde el sacrificio se transforma en responsabilidad equilibrada.
La dimensión bioética del conflicto: ¿hasta dónde puede llegar una huelga médica?
Las huelgas médicas constituyen uno de los dilemas éticos más complejos del mundo sanitario.
Pocas profesiones enfrentan una tensión tan extrema entre sus derechos y sus deberes:
el médico tiene derecho a protestar por condiciones dignas, pero también tiene el deber moral de no abandonar al paciente.
¿Cómo conciliar ambos principios?
Para resolver esta pregunta, la bioética contemporánea ofrece un marco sólido.
La clave está en entender que la protesta médica no es un fenómeno laboral común:
tiene implicaciones directas sobre la vida, la salud, la seguridad y la dignidad de personas vulnerables.
El conflicto de fondo: derechos del médico vs. vulnerabilidad del paciente
Todo acto médico se rige por cuatro principios fundamentales:
- beneficencia (hacer el bien),
- no maleficencia (no causar daño),
- autonomía,
- justicia.
En una huelga médica, estos principios entran en conflicto.
El médico tiene derecho a la autonomía laboral, a condiciones dignas y a la protesta justa.
Pero el paciente —especialmente el más pobre— tiene derecho a no ser abandonado.
Por eso, la bioética sostiene que:
La protesta médica es legítima mientras no produzca daño grave, irreversible o injustificado a los pacientes.
Aquí se define la línea ética que no debe cruzarse.
El límite ético no negociable: las emergencias no se detienen
En ética médica existe un consenso casi universal:
Las emergencias, cuidados críticos y áreas vitales no pueden cerrarse durante una huelga.
El motivo es claro:
- un infarto no espera,
- un parto no espera,
- una hemorragia no espera,
- un niño grave no espera.
Suspender estos servicios no constituye una protesta, sino un daño directo e inaceptable.
Esto no significa que la protesta sea ilegítima, sino que debe planificarse con:
- guardias mínimas,
- contingencias,
- protocolos de atención reducida,
- acuerdos éticos gremiales.
En Canadá y España, las huelgas preservaron estas áreas.
En Venezuela, el cierre total de emergencias en 1996 marcó un trauma ético que aún pesa sobre la memoria gremial.
El principio de proporcionalidad: la medida debe ser justa, necesaria y no excesiva
Una huelga médica debe evaluarse según tres criterios:
- Justicia:
¿La causa es legítima y proporcional al riesgo generado?
(Las huelgas por insumos y condiciones dignas suelen cumplir este criterio.)
- Necesidad:
¿No existe otra vía efectiva para lograr cambios?
(Si el Estado ignora sistemáticamente el deterioro, la huelga puede ser necesaria.)
- No excesividad:
¿La medida es la menos dañina posible para los pacientes?
(Las huelgas que preservan urgencias son éticamente superiores.)
Cuando una huelga viola estos principios, pierde legitimidad moral incluso si su reclamo es justo.
La desigualdad como factor ético: las huelgas afectan más a los pobres
Este es el argumento más doloroso y sensible.
Las huelgas médicas —incluso las justificadas— afectan de forma desigual:
los ricos van al sector privado,
los pobres quedan sin alternativas.
Por eso, en sistemas con alta desigualdad, el médico debe actuar con extremo cuidado ético durante una huelga, asegurando mecanismos para no abandonar a los más vulnerables.
La huelga venezolana de 1996 mostró de forma trágica esta realidad.
La responsabilidad ética del Estado: no toda la carga recae en el médico
Una visión justa del problema obliga a recordar algo fundamental:
El verdadero responsable del daño en una huelga médica no es el médico: es el Estado que permitió que el sistema colapsara.
Cuando el salario no alcanza para vivir,
cuando no hay insumos,
cuando los hospitales son ruinas,
cuando la corrupción destruye el sistema,
el Estado viola el principio de justicia y empuja a los médicos hacia una protesta forzada.
La moralidad de la huelga no puede analizarse sin considerar esta falla estructural.
Protestar también puede ser un acto de beneficencia
Este enfoque es clave.
Una huelga médica bien diseñada puede ser un acto de beneficencia hacia los pacientes, porque busca:
- mejores condiciones de atención,
- seguridad,
- insumos,
- personal suficiente,
- salarios que mantengan a los profesionales en el país,
- infraestructura adecuada.
Es decir:
Protestar puede ser un acto de protección del paciente a largo plazo.
La huelga española de 2023–2024 se planteó explícitamente en estos términos:
“No podemos atender a 70 pacientes diarios sin poner sus vidas en riesgo”.
La línea roja ética: cuando la protesta se vuelve daño
La protesta se vuelve ética o antiética según sus consecuencias:
- Es ética cuando protege la vida.
- Es ética cuando reduce el daño.
- Es ética cuando busca condiciones para mejorar la atención.
- Es antiética cuando abandona al paciente vulnerable.
- Es antiética cuando suspende áreas críticas.
- Es antiética cuando antepone intereses políticos al deber moral.
La experiencia venezolana de 1996 es un ejemplo claro de cómo un movimiento legítimo puede cruzar la línea ética y perder su sentido moral original.
El nuevo consenso bioético: cuidar al médico es cuidar al paciente
Los últimos 30 años han permitido comprender que:
- El burnout del médico es un riesgo para la seguridad del paciente.
- La sobrecarga es un determinante de errores médicos.
- La desprotección emocional erosiona la empatía.
- El sacrificio extremo es incompatible con la medicina moderna.
Por eso, la bioética actual sostiene:
El bienestar del médico forma parte del deber de no hacer daño.
Proteger al médico es proteger al paciente.
Con esta visión, las huelgas médicas dejan de ser contradicciones éticas y se transforman en manifestaciones de un sistema en crisis que necesita reformarse.
Conclusiones.
Hacia un nuevo paradigma de éxito médico basado en calidad de vida y dignidad profesional
La medicina del siglo XXI enfrenta un desafío ético sin precedentes: reconstruirse a sí misma sin renunciar a su esencia. La crisis de los sistemas sanitarios, las huelgas emblemáticas y la experiencia devastadora de la pandemia han demostrado que el modelo sacrificial heredado de Hipócrates y Esculapio ya no es sostenible.
- Durante demasiado tiempo, la profesión se ha aferrado a una ética que glorificaba el agotamiento, la renuncia personal y la entrega ilimitada. Pero hoy sabemos que ese ideal, lejos de proteger al paciente, termina destruyendo al profesional y comprometiendo la seguridad de quienes dependen de él.
No existe medicina segura sin médicos sanos.
No existe beneficencia sin autocuidado.
No existe profesionalismo sin dignidad.
Una verdad fundamental: el médico no es un recurso inagotable
La tradición hipocrática construyó la imagen del médico como un ser moralmente superior, disponible siempre, capaz de sostener cualquier carga.
La pandemia por COVID-19 demostró lo contrario:
el médico es un ser humano frágil, vulnerable, emocionalmente impactable.
Reconocerlo no destruye la ética médica: la humaniza.
El bienestar del médico es un componente esencial de la seguridad del paciente
Este artículo demuestra que el bienestar del médico no es un lujo ni un elemento periférico de la práctica clínica.
Es una condición estructural para:
- tomar decisiones seguras,
- comunicar con empatía,
- evitar errores,
- mantener la atención centrada en la persona,
- sostener la vocación a largo plazo.
La evidencia empírica, las huelgas históricas y la experiencia pandémica convergen en un mismo punto:
proteger al médico es proteger al paciente.
El profesionalismo moderno exige límites éticos claros
El profesionalismo ya no puede definirse como sacrificio ilimitado.
El nuevo paradigma exige:
- límites personales y organizacionales,
- sistemas que prevengan la sobrecarga,
- horarios razonables,
- condiciones dignas,
- remuneraciones justas,
- espacios para la salud mental,
- políticas que promuevan la vida equilibrada.
CanMEDS fue el primer modelo global en incorporar explícitamente el autocuidado como competencia profesional.
La medicina mundial se está moviendo hacia esa dirección.
Las huelgas médicas ya no pueden entenderse como actos de abandono, sino como señales de alarma ética
Cuando los sistemas colapsan, protestar puede ser un acto de beneficencia.
Las huelgas de Canadá, Venezuela y España mostraron que los médicos no protestan para dañar, sino porque el sistema ya no les permite cuidar.
Sin embargo, esa protesta tiene límites éticos: nunca debe suspender áreas críticas ni abandonar a los más vulnerables.
La lección es clara:
la ética del sacrificio es incompatible con la justicia social.
Un nuevo horizonte: del sacrificio a la virtud
La figura de José Gregorio Hernández ofrece un modelo alternativo profundamente pertinente para nuestra región.
No es el modelo del desprecio de sí (autonegación), ni el modelo del mercado (mercantilización), sino el modelo de la virtud:
- humanidad,
- equilibrio interior,
- compasión,
- responsabilidad,
- servicio sin autodestrucción.
El futuro de la medicina no debe basarse en héroes agotados, sino en profesionales virtuosos y dignos.
El éxito médico ya no puede medirse por años de sacrificio, sino por calidad de vida
Este es el punto culminante del artículo.
El nuevo indicador de éxito médico debe incluir:
- salud mental,
- bienestar físico,
- calidad de relaciones,
- tiempo para la familia,
- propósito personal,
libertad para elegir cuándo y cómo trabajar,
capacidad de retirarse con plenitud y no con agotamiento,
equilibrio real entre vida y profesión.
Un médico que llega a la jubilación emocionalmente destruido no es un éxito del sistema:
es una falla ética colectiva.
Conclusión: cuidar al cuidador es preservar la esencia de la medicina
Después de siglos de tradición sacrificial, la medicina se encuentra ante una oportunidad histórica:
construir un nuevo paradigma donde el médico sea visto y tratado como lo que siempre ha sido: un ser humano digno.
La calidad de vida del médico no contradice el espíritu del juramento hipocrático; lo actualiza para un mundo que necesita equilibrio, humanidad y sostenibilidad.
La medicina cura a muchos.
Pero no puede seguir enfermando a quienes la ejercen.
El nuevo profesionalismo no exige menos vocación: exige más humanidad.
Y esa humanidad comienza por reconocer que la vida del médico también importa.
Bibliografía
- Frank JR, Snell L, Sherbino J, eds. CanMEDS 2015 Physician Competency Framework. Royal College of Physicians and Surgeons of Canada; 2015.
- Sidhu NS, Park YS, Tavares W. Evolution of the CanMEDS Framework: Historical Roots and Future Directions. Med Teach. 2020;42(9):1025-1032.
- Miles SH. The Hippocratic Oath and the Ethics of Medicine. Oxford University Press; 2004.
- Edelstein L. The Hippocratic Oath: Text, Translation and Interpretation. Johns Hopkins University Press; 1967.
- Pellegrino ED, Thomasma DC. The Virtues in Medical Practice. Oxford University Press; 1993.
- Shanafelt TD, Boone S, Tan L, et al. Burnout and Satisfaction With Work-Life Balance Among US Physicians. Arch Intern Med. 2012;172(18):1377-1385.
- West CP, Dyrbye LN, Shanafelt TD. Physician burnout: contributors, consequences, and solutions. J Intern Med. 2018;283(6):516-529.
- Panagioti M, Panagopoulou E, Bower P, et al. Controlled interventions to reduce burnout in physicians: a systematic review and meta-analysis. JAMA Intern Med. 2017;177(2):195-205.
- Beauchamp TL, Childress JF. Principles of Biomedical Ethics. 8th ed. Oxford University Press; 2019.
- Organización Mundial de la Salud. Health Workforce Policy and Management in the COVID-19 Response. OMS; 2021.
- Lancet Editorial. COVID-19: protecting health-care workers. Lancet. 2020;395(10228):922.
- Médicos venezolanos denuncian condiciones críticas en hospitales. Inter Press Service (IPS). 1996.
- El Tiempo. Huelga médica en Venezuela por aumento salarial. El Tiempo. 1996.
- La Nación. Paro nacional médico en Venezuela. La Nación. 2002.
- Cerebrín J. La hora cero: entre la ficción y la realidad. Cerebrín Crítico. 2010.
- Colegio de Médicos del Estado Mérida. Comunicado histórico sobre la huelga de hambre médica. Mérida; año desconocido.
- British Medical Association. Striking Doctors: Ethical Guidelines. BMA; 2017.
- European Observatory on Health Systems. Health System Pressures and Physician Strikes in Europe.
- Shanafelt TD, Noseworthy JH. Executive leadership and physician well-being. Mayo Clin Proc. 2017;92(1):129–146.
- Ministerio de Salud (Venezuela). Informes de crisis hospitalaria, 1995–1997.
- Llegós J. Venezuela: huelga de médicos deja sin atención al sector público. Inter Press Service (IPS). 30 de diciembre de 1996. Disponible en: https://ipsnoticias.net/1996/12/venezuela-huelga-de-medicos-deja-sin-atencion-al-sector-publico/