Introducción
El escenario geopolítico global que se configura hacia 2026 evidencia una transformación estructural del orden internacional surgido tras la Segunda Guerra Mundial. El progresivo debilitamiento del multilateralismo, la erosión del consenso liberal y el retorno de lógicas de poder basadas en zonas de influencia, disuasión y control de recursos estratégicos han redefinido las prioridades de los Estados y de los actores internacionales (1–6). Diversos analistas coinciden en que no se trata de una crisis coyuntural, sino de un cambio de época caracterizado por el predominio del pragmatismo geoestratégico sobre los principios normativos de democracia, derechos humanos y cooperación internacional (7–10).
En este nuevo contexto, la energía, los minerales críticos y las capacidades tecnológicas ocupan un lugar central en la agenda global, desplazando progresivamente a la salud y al bienestar social como prioridades estratégicas, salvo cuando su deterioro amenaza directamente la gobernabilidad o la productividad económica (11–13). Esta reconfiguración del poder global tiene implicaciones profundas para los sistemas de salud, particularmente en países sometidos a transiciones políticas complejas, tutelaje externo o policrisis prolongadas (14–18).
Venezuela constituye un caso paradigmático de esta dinámica. El país atraviesa una transición política inédita y condicionada, en la cual la estabilidad operativa, la seguridad energética y la administración del poder han sido priorizadas frente a la reconstrucción plena del Estado de derecho y la soberanía democrática (7,8,14,15). Sin embargo, esta transición se desarrolla sobre el trasfondo de una crisis estructural multisistémica que incluye colapso institucional, deterioro económico, fragmentación social y una profunda crisis sanitaria (16–18).
Dentro de esta policrisis, las enfermedades cardiovasculares representan la principal amenaza real para la vida, la productividad y la cohesión social de la población venezolana. De acuerdo con las estimaciones del Global Burden of Disease, las enfermedades cardiovasculares constituyen la primera causa de mortalidad y discapacidad en el país, con una elevada proporción de muertes prematuras y una letalidad del infarto agudo de miocardio comparable a la observada en contextos de conflicto armado o colapso sanitario (19–22,40–42). A pesar de esta evidencia, la salud cardiovascular permanece notablemente ausente de la agenda geopolítica y de los planes de estabilización y transición política (23,24,30).
Esta omisión no es neutra. Desde una perspectiva de salud pública y bioética, la postergación sistemática de políticas costo-efectivas de prevención y atención cardiovascular constituye una forma de daño evitable y una expresión de inequidad estructural (27,32,33). La literatura contemporánea ha señalado que las enfermedades no transmisibles, lejos de ser un problema exclusivamente clínico, representan una amenaza directa a la seguridad humana, la estabilidad social y el desarrollo sostenible de los Estados (17,28–31,37–39).
Asimismo, el escenario geopolítico emergente introduce tensiones crecientes para la práctica cardiológica. La fragmentación de los sistemas de salud, la incertidumbre institucional, las restricciones de recursos y la ausencia de políticas públicas integrales obligan a los profesionales a ejercer en entornos marcados por dilemas éticos persistentes, decisiones trágicas y una creciente normalización de la mortalidad evitable (43–46,52). Este fenómeno compromete no solo los resultados clínicos, sino también la equidad asistencial, la legitimidad social del acto médico y la sostenibilidad del capital humano sanitario (55–57).
Desde el enfoque de la bioética contemporánea, la relegación de la salud cardiovascular en contextos de tutelaje geopolítico plantea interrogantes fundamentales sobre justicia distributiva, beneficencia, no maleficencia y autonomía colectiva, entendida esta última como soberanía sanitaria (50–54). La incapacidad de una sociedad para definir y proteger sus prioridades sanitarias esenciales refleja una erosión profunda de su autodeterminación y de su capacidad de reconstrucción institucional (35,36,52).
En este contexto, el presente trabajo se propone integrar evidencia geopolítica, epidemiológica y bioética mediante un metaanálisis narrativo, con el objetivo de analizar las implicaciones del escenario geopolítico 2026 sobre la salud cardiovascular y la práctica cardiológica en Venezuela. Asimismo, busca aportar un marco conceptual que permita repensar la cardiología no solo como disciplina clínica, sino como componente estratégico de la seguridad humana, la ética pública y la estabilidad social en escenarios de policrisis prolongada (30,49,64–70).
Métodos
Diseño del estudio
Se realizó un metaanálisis narrativo con enfoque integrador y transdisciplinario, orientado a analizar la interacción entre geopolítica, salud cardiovascular y bioética en el contexto venezolano hacia el año 2026. Este diseño metodológico fue seleccionado debido a la imposibilidad de aplicar un metaanálisis cuantitativo clásico a un conjunto de fuentes heterogéneas que incluyen análisis geopolíticos prospectivos, editoriales especializados, informes institucionales, documentos normativos y evidencia epidemiológica poblacional (41–46).
El enfoque narrativo sistematizado es ampliamente utilizado en salud pública, bioética y estudios de seguridad humana para el análisis de fenómenos complejos, multicausales y dependientes del contexto, donde el objetivo no es la estimación de un efecto puntual, sino la identificación de patrones estructurales, convergencias conceptuales y tensiones éticas relevantes para la práctica clínica y la formulación de políticas públicas (42–44).
Marco conceptual y enfoque analítico
El estudio se estructuró sobre un marco conceptual integrador que articula cuatro dimensiones analíticas:
a) Geopolítica contemporánea, incluyendo teorías del orden internacional, zonas de influencia y competencia por recursos estratégicos;
b) Epidemiología cardiovascular poblacional, con énfasis en mortalidad prematura, carga de enfermedad y sistemas de atención;
c) Bioética clínica y social, basada en principios universales de justicia, beneficencia, no maleficencia, autonomía y responsabilidad social;
d) Enfoque de seguridad humana, que reconoce la salud como componente esencial de la estabilidad social y política.
Este marco reconoce que las decisiones geopolíticas actúan como determinantes estructurales distales de la salud, condicionando la organización de los sistemas sanitarios, la asignación de recursos y las posibilidades reales de prevención y atención cardiovascular (29–31,35–39,47–49).
Fuentes de información
Las fuentes analizadas fueron identificadas mediante búsqueda dirigida y selección experta, y se agruparon en cinco categorías principales:
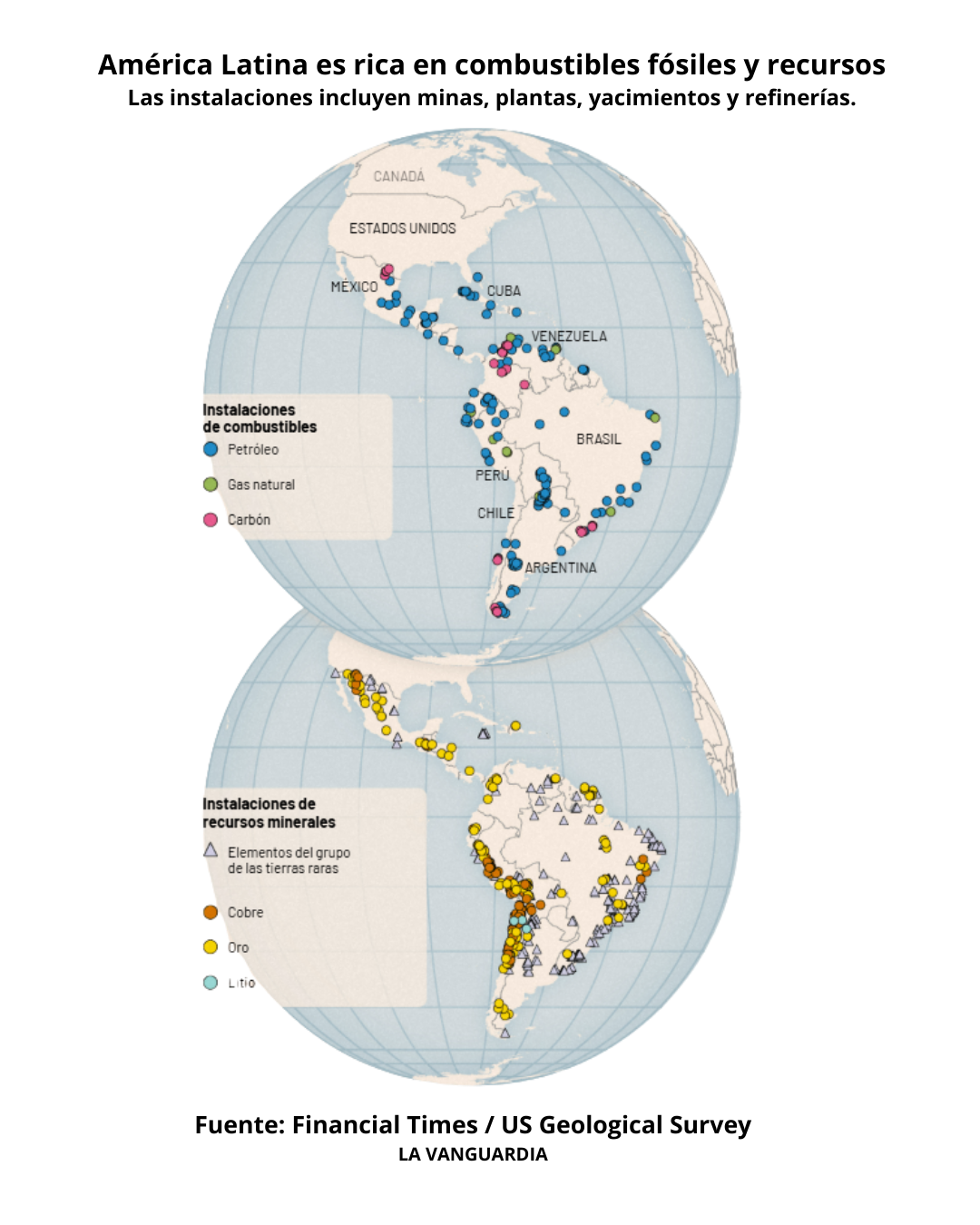
Análisis geopolíticos especializados, incluyendo artículos prospectivos y editoriales de expertos publicados en La Vanguardia, así como literatura académica sobre orden internacional, retorno del realismo político y competencia por recursos estratégicos (7–10).
Evidencia epidemiológica cardiovascular internacional, proveniente del Global Burden of Disease (GBD), del Institute for Health Metrics and Evaluation (IHME), y de publicaciones en revistas de alto impacto como The Lancet y Journal of the American College of Cardiology (19–22,26).
Evidencia epidemiológica y clínica nacional, incluyendo estudios sobre cardiopatía isquémica, mortalidad prematura, letalidad del infarto agudo de miocardio y organización de la atención cardiovascular en Venezuela, así como análisis publicados en Instituto Educardio y revistas regionales (40–43).
Documentos normativos y de políticas públicas, tales como informes de la Organización Mundial de la Salud (OMS), la Organización Panamericana de la Salud (OPS), las Naciones Unidas y los Objetivos de Desarrollo Sostenible (23,24,47–49).
Marcos bioéticos y conceptuales, incluyendo la Declaración Universal sobre Bioética y Derechos Humanos de la UNESCO, literatura sobre justicia social, violencia estructural y ética de la salud global (32–36,50–54).
Criterios de inclusión y exclusión
Se incluyeron documentos que cumplieran los siguientes criterios:
a) fecha de publicación entre 2010 y 2026;
b) relevancia explícita para al menos uno de los ejes analíticos del estudio (geopolítica, policrisis, salud cardiovascular, bioética o seguridad humana);
c) respaldo académico, institucional o editorial verificable;
d) aplicabilidad directa o contextual al caso venezolano o a escenarios comparables de crisis prolongada.
Se excluyeron publicaciones sin trazabilidad institucional, documentos sin sustento empírico o conceptual, y opiniones carentes de desarrollo analítico estructurado (41,44).
Estrategia de análisis y síntesis
La información seleccionada fue analizada mediante un proceso de categorización temática iterativa, identificándose cuatro ejes analíticos principales:
- configuración del escenario geopolítico emergente hacia 2026;
- impacto de la policrisis sobre la salud cardiovascular;
- implicaciones bioéticas de la omisión sanitaria;
- consecuencias para la práctica cardiológica en contextos de transición política.
Posteriormente, se realizó una síntesis narrativa estructurada, integrando los hallazgos de cada eje y explorando sus interrelaciones desde una perspectiva bioética y de salud pública. La triangulación conceptual entre fuentes geopolíticas, epidemiológicas y éticas permitió fortalecer la validez interpretativa del análisis y reducir el riesgo de sesgos derivados de la heterogeneidad de las fuentes (43–46,52).
Consideraciones éticas
Dado que el estudio se basó exclusivamente en el análisis de fuentes secundarias de dominio público, no requirió aprobación por un comité de ética en investigación. No obstante, el análisis se condujo de acuerdo con los principios de integridad académica, responsabilidad social y respeto a los marcos normativos internacionales de bioética y derechos humanos (32,34,50).
Resultados
Configuración del escenario geopolítico emergente hacia 2026
El análisis integrado de las fuentes geopolíticas revela un amplio consenso en torno a la configuración de un escenario internacional caracterizado por el debilitamiento del orden liberal multilateral y el retorno de lógicas de poder basadas en la fuerza, la disuasión y la administración de zonas de influencia (1–6,7–10). Diversos autores describen este proceso como un “regreso funcional al siglo XIX”, en el que los principios normativos ceden terreno frente al pragmatismo geoestratégico y la competencia por recursos críticos, particularmente energía y capacidades tecnológicas (6,9–11).
En este contexto, la estabilidad política y la seguridad energética se consolidan como prioridades dominantes de los Estados, mientras que dimensiones sociales como la salud pública adquieren relevancia solo cuando su deterioro amenaza directamente la gobernabilidad, la productividad o la cohesión social (11–13,17). Las enfermedades no transmisibles, y en particular las cardiovasculares, permanecen sistemáticamente relegadas en la agenda estratégica global, a pesar de su impacto letal ampliamente documentado (19–22,37).
Venezuela en el escenario geopolítico 2026: transición política tutelada
Los resultados del metaanálisis muestran que Venezuela se inserta en este escenario global como un caso paradigmático de transición política tutelada, en la cual la gobernabilidad operativa y el control de recursos energéticos prevalecen sobre la restitución inmediata de la soberanía democrática y la reconstrucción institucional profunda (7,8,14,15).
La continuidad parcial del aparato estatal, la negociación con actores externos y la priorización de la estabilidad configuran un modelo de transición prolongada y condicionada, en el que la transformación estructural del Estado queda diferida (16–18). En este marco, la salud no emerge como un eje explícito de la transición. La atención política e internacional se concentra en variables macroeconómicas, de seguridad y de control territorial, mientras que la crisis sanitaria estructural permanece en un segundo plano (23,24,30).
Carga de enfermedad cardiovascular y mortalidad prematura en Venezuela
La evidencia epidemiológica integrada confirma que las enfermedades cardiovasculares representan la principal causa de mortalidad y discapacidad en Venezuela (19–22,40–42). De acuerdo con las estimaciones del Global Burden of Disease, la cardiopatía isquémica concentra más del 60 % de la mortalidad cardiovascular y una proporción significativa de muertes prematuras, muchas de ellas ocurridas sin acceso oportuno a atención médica especializada (20,21).
Asimismo, se documenta una elevada letalidad del infarto agudo de miocardio, comparable a la observada en contextos de conflicto armado o colapso sanitario, lo que refleja fallas estructurales en los sistemas de prevención, diagnóstico precoz y reperfusión coronaria (22,40,41). Estos hallazgos posicionan a la epidemia cardiovascular como una amenaza directa a la seguridad humana, al capital humano y a la sostenibilidad social del país (17,28–31).
Impacto del escenario geopolítico sobre la práctica cardiológica
El metaanálisis narrativo evidencia que el escenario geopolítico emergente y la transición política tutelada condicionan de manera directa la práctica cardiológica en Venezuela. La fragmentación del sistema de salud, la ausencia de políticas públicas cardiovasculares integrales y la incertidumbre institucional limitan la implementación de estrategias costo-efectivas de prevención primaria y secundaria, así como el desarrollo de sistemas regionales de atención al infarto (43–46,47–49).
Los profesionales de la cardiología se ven obligados a ejercer en un entorno marcado por restricciones de recursos, inequidad en el acceso a tecnologías esenciales y una creciente carga asistencial asociada a enfermedad avanzada y mortalidad prematura (52,55–57). Esta situación incrementa la tensión ética y profesional, al confrontar la obligación clínica de beneficencia con limitaciones estructurales que trascienden el acto médico individual (50–54).
Escenarios geopolíticos hipotéticos y consecuencias sanitarias
El análisis de los escenarios geopolíticos hipotéticos descritos por especialistas permite identificar trayectorias plausibles del sistema internacional y sus consecuencias indirectas sobre la salud cardiovascular en contextos frágiles como el venezolano (7,8).
Los escenarios de escalada conflictiva y fragmentación institucional se asocian con interrupciones severas de cadenas de suministro, colapso funcional de servicios de salud y aumento significativo de la mortalidad cardiovascular evitable, como ha sido documentado en contextos de guerra y crisis prolongadas (31,58). En contraste, escenarios de contención institucional parcial ofrecerían un margen limitado para la reconstrucción sanitaria, aunque dependiente de una voluntad política internacional incierta (16,17).
El escenario considerado más realista —un orden global regido por el pragmatismo y las zonas de influencia— implica para Venezuela una transición prolongada en la que la salud cardiovascular corre el riesgo de permanecer subordinada a prioridades geopolíticas, consolidando una elevada carga de mortalidad prematura y discapacidad (6,9,30).
Síntesis de los hallazgos
Desde una perspectiva integradora, el metaanálisis muestra que, bajo cualquiera de los escenarios geopolíticos analizados, la omisión de políticas cardiovasculares integrales constituye un factor de riesgo estructural para la estabilidad social, la legitimidad política y la práctica cardiológica. La diferencia entre los escenarios no radica en la magnitud del problema cardiovascular, sino en el grado de visibilidad, priorización y respuesta política que se le otorgue (28–31,37).
Estos resultados confirman que la epidemia cardiovascular en Venezuela no es un fenómeno clínico aislado, sino una expresión sanitaria de dinámicas geopolíticas, políticas y éticas más amplias, con implicaciones directas para la seguridad humana y la reconstrucción institucional.
Análisis bioético de los hallazgos
La salud cardiovascular a la luz de los principios bioéticos universales
Los resultados del presente metaanálisis narrativo evidencian que la situación de la salud cardiovascular en Venezuela, en el contexto del escenario geopolítico emergente hacia 2026, plantea tensiones profundas con los principios bioéticos universales ampliamente aceptados en la bioética contemporánea: justicia, beneficencia, no maleficencia, autonomía y responsabilidad social (32,50–54).
El principio de justicia, entendido como equidad en el acceso a bienes esenciales para la vida y la salud, se ve gravemente comprometido por la fragmentación del sistema sanitario, la desigual distribución de recursos y la elevada mortalidad cardiovascular evitable documentada en el país (27–29,40–42). La persistencia de muertes prematuras por cardiopatía isquémica en ausencia de intervenciones costo-efectivas refleja una asignación injusta de riesgos y beneficios sanitarios, incompatible con cualquier proceso de transición política que aspire a legitimidad ética (52,53).
Desde la perspectiva de la beneficencia y la no maleficencia, la omisión sistemática de políticas de prevención y atención cardiovascular constituye una forma de daño evitable por omisión. La evidencia internacional demuestra que una proporción sustancial de la carga de enfermedad cardiovascular puede prevenirse mediante intervenciones conocidas, accesibles y de bajo costo; su no implementación, por razones políticas o geoestratégicas, implica una responsabilidad ética que trasciende el ámbito clínico individual y alcanza a los decisores públicos (38,47,48).
Autonomía colectiva, soberanía sanitaria y tutelaje geopolítico
El principio de autonomía, tradicionalmente aplicado a la relación médico–paciente, adquiere en este análisis una dimensión colectiva. La capacidad de una sociedad para definir, priorizar y proteger sus políticas sanitarias constituye un componente central de la soberanía sanitaria, estrechamente vinculada a la autodeterminación política y social (35,36,49).
En escenarios de transición política tutelada, donde decisiones estratégicas clave se subordinan a intereses externos o a imperativos geopolíticos, la autonomía colectiva se ve erosionada. Esta limitación reduce la posibilidad de diseñar políticas públicas centradas en las necesidades reales de la población y condiciona la planificación sanitaria a objetivos ajenos al bienestar social (17,18,30).
Para la práctica cardiológica, esta pérdida de autonomía se traduce en incertidumbre estructural, ausencia de marcos normativos claros y dependencia de decisiones exógenas que afectan la disponibilidad de recursos, tecnologías y continuidad asistencial. El profesional queda atrapado entre la obligación ética de ofrecer la mejor atención posible y las restricciones impuestas por un entorno institucional fragmentado y dependiente (50–54).
Enfermedades cardiovasculares como expresión de violencia estructural
Desde una perspectiva bioética ampliada, el metaanálisis permite interpretar la epidemia cardiovascular venezolana como una forma de violencia estructural, entendida como daño sistemático, evitable y socialmente producido por decisiones políticas, económicas y organizativas que perpetúan condiciones de riesgo y vulnerabilidad (33,34).
A diferencia de la violencia directa asociada a conflictos armados, esta violencia es silenciosa, normalizada y escasamente visible en la agenda geopolítica, a pesar de su impacto letal superior. La comparación entre muertes por guerra y muertes cardiovasculares evitables pone de relieve una paradoja ética central: mientras las primeras movilizan recursos, narrativas y acción internacional, las segundas son aceptadas implícitamente como un costo colateral del orden político vigente (30–32,40).
Esta normalización del daño sanitario erosiona la responsabilidad colectiva y contribuye a la despolitización de la salud, reforzando la idea de que la mortalidad cardiovascular es un fenómeno inevitable y no el resultado de decisiones estructurales corregibles (28,31).
Responsabilidad ética del Estado y de los actores internacionales
El análisis bioético interpela de manera directa la responsabilidad social del Estado y de los actores internacionales involucrados en procesos de estabilización y transición política. La priorización exclusiva de la seguridad energética, la gobernabilidad y el control de recursos estratégicos, sin incorporar la salud cardiovascular como eje central de las políticas públicas, contradice los compromisos internacionales en materia de derechos humanos, desarrollo sostenible y seguridad humana (17,49,64).
Desde esta perspectiva, la salud cardiovascular no puede ser considerada un asunto técnico secundario ni un problema sectorial. Constituye un imperativo ético y una condición necesaria para la reconstrucción institucional, la cohesión social y la legitimidad política en contextos de policrisis prolongada (28–31,65).
Asimismo, los actores internacionales que influyen de manera determinante en la transición venezolana tienen una responsabilidad ética indirecta en la protección de la salud poblacional. Ignorar la carga de enfermedad cardiovascular en nombre de la estabilidad geopolítica equivale a aceptar una forma de daño estructural incompatible con los principios de justicia global y solidaridad internacional (61,62).
Implicaciones éticas para la práctica cardiológica
Finalmente, los hallazgos del metaanálisis evidencian que la práctica cardiológica en Venezuela se desarrolla en un entorno marcado por dilemas éticos persistentes, derivados de la tensión entre el deber profesional de beneficencia y las limitaciones estructurales del sistema de salud (50–54).
La exposición cotidiana a muertes evitables, la escasez de recursos diagnósticos y terapéuticos, y la inequidad en el acceso a la atención especializada generan desgaste moral, riesgo de deshumanización y normalización del daño, con consecuencias tanto para los profesionales como para la relación médico–paciente (55–57).
Desde una perspectiva bioética, se vuelve imprescindible fortalecer modelos de liderazgo clínico éticamente informado, promover la deliberación ética colectiva y posicionar a la cardiología como un actor clave en la defensa del derecho a la salud y de la seguridad humana en Venezuela. La cardiología, en este contexto, no es solo una especialidad clínica, sino una práctica moral inserta en una realidad política que exige responsabilidad, compromiso social y conciencia ética ampliada (50–54,61).
Discusión
El presente metaanálisis narrativo confirma que el escenario geopolítico emergente hacia 2026 no constituye un telón de fondo neutro para la salud cardiovascular en Venezuela, sino un determinante estructural que condiciona de manera directa la organización del sistema de salud, la práctica cardiológica y los resultados clínicos poblacionales. La evidencia integrada muestra que la transición política tutelada, al priorizar la estabilidad, la gobernabilidad y el control de recursos estratégicos, tiende a relegar la salud —y en particular las enfermedades cardiovasculares— a un plano secundario, a pesar de su impacto letal y socialmente disruptivo (7–13,19–24).
Uno de los hallazgos centrales de este análisis es la disonancia entre amenaza real y prioridad política. Mientras las enfermedades cardiovasculares continúan siendo la principal causa de muerte y discapacidad en Venezuela, su abordaje carece de centralidad en los procesos de estabilización y reconstrucción institucional (19–22,40–42). Esta disonancia reproduce un patrón observado en otros contextos de crisis prolongada, donde la atención nacional e internacional se concentra en variables de seguridad, gobernabilidad o control territorial, dejando sin respuesta adecuada a las enfermedades no transmisibles, aun cuando estas generan una carga de mortalidad superior a la de los conflictos armados (28–31,37).
La comparación con experiencias internacionales refuerza este argumento. Estudios realizados en países sometidos a guerra, sanciones económicas o colapso institucional han demostrado incrementos sostenidos de la mortalidad cardiovascular asociados a la interrupción de servicios de salud, el estrés crónico, la fragmentación social y la pérdida de continuidad asistencial (31,58–60). Venezuela reproduce estos patrones en ausencia de un conflicto armado formal, lo que refuerza la conceptualización de la epidemia cardiovascular como una forma de violencia estructural, más que como un fenómeno clínico aislado (33,34).
Desde el punto de vista de la práctica cardiológica, los resultados de este metaanálisis evidencian una transformación forzada del ejercicio profesional. La cardiología se ve empujada hacia un modelo predominantemente reactivo, centrado en la atención tardía de eventos agudos, con limitadas posibilidades de prevención, seguimiento y evaluación sistemática de resultados (43–46,52). Este desplazamiento tiene consecuencias clínicas y éticas: aumenta la mortalidad evitable, profundiza las inequidades asistenciales y expone a los profesionales a dilemas recurrentes relacionados con la asignación de recursos, la futilidad terapéutica y el desgaste moral (50–57).
La discusión también pone de relieve que la estabilidad política sin reconstrucción sanitaria es intrínsecamente frágil. La literatura en salud pública y economía de la salud ha demostrado de manera consistente que la carga de enfermedades cardiovasculares afecta de forma desproporcionada a la población en edad productiva, erosionando el capital humano, limitando la recuperación económica y comprometiendo la gobernabilidad a mediano plazo (27–29,55–57). En este sentido, la exclusión de la salud cardiovascular de los planes estratégicos de transición no solo es éticamente cuestionable, sino también estratégicamente contraproducente.
Desde una perspectiva bioética, la discusión refuerza la necesidad de ampliar el marco de análisis más allá del individuo y del acto médico. La omisión de políticas cardiovasculares integrales vulnera principios fundamentales de justicia, beneficencia y responsabilidad social, y revela una falla sistémica en la protección del derecho a la salud en contextos de tutelaje geopolítico (32,50–54). Este hallazgo interpela tanto al Estado venezolano como a los actores internacionales involucrados en la transición, cuya responsabilidad ética no puede limitarse a la estabilidad macroeconómica o energética (61,62).
Finalmente, este trabajo se inscribe en una corriente emergente que propone integrar bioética, salud pública y geopolítica bajo el paradigma de la seguridad humana. Reconocer a las enfermedades cardiovasculares como una amenaza a la paz social, la soberanía sanitaria y la legitimidad política implica redefinir el rol de la cardiología como actor estratégico en la reconstrucción institucional y el desarrollo sostenible (17,28–31,64–70). En escenarios de policrisis prolongada, la cardiología deja de ser una especialidad meramente clínica para convertirse en un componente esencial de la ética pública y de la gobernanza responsable.
Implicaciones para la práctica cardiológica y las políticas públicas
Los hallazgos del presente metaanálisis narrativo tienen implicaciones directas y urgentes tanto para la práctica cardiológica en Venezuela como para la formulación de políticas públicas en salud, en el contexto del escenario geopolítico emergente hacia 2026. La evidencia integrada indica que la cardiología no puede seguir siendo abordada exclusivamente como una disciplina clínica, sino que debe ser reconocida como un componente estratégico de la seguridad humana, la ética pública y la estabilidad social (17,28–31,64).
Implicaciones para la práctica cardiológica
Desde el punto de vista asistencial, la elevada carga de mortalidad cardiovascular y la alta letalidad del infarto agudo de miocardio exigen una reorientación del ejercicio cardiológico, pasando de un modelo predominantemente reactivo a uno centrado en la prevención, la continuidad asistencial y la evaluación de resultados poblacionales (19–22,43–46).
La fragmentación del sistema de salud, la intermitencia en el suministro de insumos esenciales y la ausencia de redes organizadas de atención cardiovascular obligan a los cardiólogos a tomar decisiones clínicas en entornos de alta incertidumbre y escasez, lo que incrementa la probabilidad de mortalidad evitable y desgaste moral profesional (50–57). En este contexto, la práctica cardiológica se ve tensionada entre el deber ético de beneficencia y las limitaciones estructurales que trascienden el acto médico individual.
El análisis sugiere que fortalecer la atención primaria cardiovascular, garantizar el acceso sostenido a fármacos esenciales y desarrollar sistemas regionales de atención al síndrome coronario agudo y al accidente cerebrovascular constituyen prioridades clínicas ineludibles, incluso en escenarios de transición política prolongada (47,48,52).
Implicaciones para la planificación sanitaria y las políticas públicas
En el ámbito de las políticas públicas, los resultados respaldan la necesidad de incorporar explícitamente la salud cardiovascular como eje estructural de los procesos de transición y estabilización política. La literatura internacional demuestra que la inversión sostenida en prevención y control de las enfermedades cardiovasculares genera retornos significativos en términos de productividad, reducción del gasto sanitario futuro y fortalecimiento del capital humano, particularmente en países de ingresos medios sometidos a crisis prolongadas (27–29,55–57).
Ignorar la carga de enfermedad cardiovascular en los planes estratégicos de transición compromete no solo la salud poblacional, sino también la viabilidad económica y social de cualquier proyecto de gobernanza. En este sentido, la salud cardiovascular debe ser considerada una inversión estratégica y no un gasto secundario, alineada con los Objetivos de Desarrollo Sostenible y los marcos internacionales de seguridad humana (17,49,64–70).
6.3 Bioética aplicada a la formulación de políticas cardiovasculares
Desde una perspectiva bioética, la formulación de políticas cardiovasculares en Venezuela debe regirse por los principios de justicia distributiva, responsabilidad social y no maleficencia, priorizando intervenciones costo-efectivas que reduzcan inequidades y mortalidad prematura (32,50–54). La ausencia de estas políticas constituye una forma de daño estructural que vulnera el derecho a la salud y debilita la legitimidad ética del Estado y de los actores que influyen en la toma de decisiones estratégicas.
Asimismo, el contexto de tutelaje geopolítico exige mecanismos de transparencia, rendición de cuentas y participación de la comunidad científica y profesional en el diseño de estrategias sanitarias, con el fin de preservar la soberanía sanitaria y la autonomía colectiva (35,36,49).
La cardiología como actor estratégico de reconstrucción institucional
Finalmente, el metaanálisis sugiere que la cardiología puede y debe desempeñar un rol activo en la reconstrucción institucional y social del país. Más allá de su función clínica tradicional, la cardiología emerge como un actor clave en la articulación entre bioética, salud pública y gobernanza, capaz de aportar evidencia, liderazgo técnico y legitimidad social en escenarios de policrisis prolongada (61,62,64).
Integrar a los cardiólogos y a las sociedades científicas en el diseño de políticas públicas cardiovasculares no solo mejora los resultados en salud, sino que contribuye a fortalecer la confianza social, la cohesión comunitaria y la estabilidad institucional. En este sentido, la cardiología se posiciona como una herramienta concreta para la paz social, la seguridad humana y la soberanía sanitaria en Venezuela (28–31,70).
Limitaciones del estudio
El presente metaanálisis narrativo presenta limitaciones inherentes tanto a su diseño metodológico como a la naturaleza del fenómeno analizado, que deben ser consideradas al interpretar sus hallazgos. En primer lugar, la heterogeneidad de las fuentes incluidas —que abarcan análisis geopolíticos prospectivos, editoriales especializados, documentos normativos, informes institucionales y evidencia epidemiológica poblacional— impide la aplicación de métodos cuantitativos clásicos de metaanálisis y la estimación de medidas de efecto comparables (41–46). No obstante, este enfoque resulta metodológicamente apropiado y ampliamente aceptado para el análisis de fenómenos complejos, transdisciplinarios y dependientes del contexto, especialmente en salud pública, bioética y estudios de seguridad humana (42–44).
En segundo lugar, parte del análisis se apoya en escenarios geopolíticos hipotéticos, cuyo propósito es exploratorio y no predictivo. Aunque estos escenarios constituyen herramientas válidas para la planificación estratégica y la reflexión ética, su evolución depende de variables políticas dinámicas, no lineales y altamente inciertas, lo que limita la posibilidad de establecer relaciones causales directas entre eventos geopolíticos y resultados sanitarios específicos (7–10).
Otra limitación relevante es la disponibilidad restringida de datos nacionales recientes, sistemáticos y auditables sobre incidencia, letalidad y resultados de la atención cardiovascular en Venezuela. Esta carencia obligó a recurrir a estimaciones internacionales, series históricas incompletas y estudios observacionales parciales, lo que podría subestimar o sobrestimar la magnitud real de algunos indicadores sanitarios (19–22,40–42). Esta limitación refleja, en sí misma, una debilidad estructural del sistema de vigilancia epidemiológica y de información en salud.
Asimismo, el análisis bioético se fundamenta en marcos normativos universales, cuya aplicación práctica puede variar según contextos culturales, políticos e institucionales específicos. Si bien estos principios ofrecen un marco sólido para la deliberación ética, su operacionalización en escenarios de transición tutelada y policrisis prolongada puede enfrentar resistencias estructurales y limitaciones prácticas (32,50–54).
Finalmente, como en toda revisión narrativa, existe el riesgo de sesgo interpretativo derivado de la selección y síntesis de fuentes. Este riesgo fue mitigado mediante la triangulación conceptual entre disciplinas, la utilización de literatura académica de alto impacto y la coherencia interna entre resultados, análisis bioético y discusión (43–46,52).
A pesar de estas limitaciones, el enfoque integrador adoptado permite ofrecer una visión comprensiva y éticamente fundamentada de la interrelación entre geopolítica, salud cardiovascular y práctica cardiológica en Venezuela, aportando elementos relevantes para la reflexión académica, la formulación de políticas públicas y la planificación sanitaria en contextos de alta complejidad.
Conclusiones
El presente metaanálisis narrativo permite concluir que el escenario geopolítico emergente hacia 2026 constituye un determinante estructural de la salud cardiovascular y de la práctica cardiológica en Venezuela. La evidencia integrada confirma que la epidemia de enfermedades cardiovasculares —principal causa de mortalidad y discapacidad en el país— no puede ser comprendida ni abordada de manera aislada del contexto político, económico y geoestratégico que define la actual transición tutelada (19–22,28–31,40–42).
Los hallazgos revelan una paradoja crítica: mientras la estabilidad política, la seguridad energética y el control de recursos estratégicos ocupan un lugar central en la agenda geopolítica, la amenaza sanitaria más letal y socialmente disruptiva permanece relegada. Esta omisión no es neutra ni accidental, sino una falla sistémica que vulnera principios bioéticos fundamentales —justicia, beneficencia, no maleficencia y responsabilidad social— y compromete la legitimidad ética de cualquier proceso de estabilización o reconstrucción institucional (32,50–54,61).
Desde la perspectiva de la práctica cardiológica, el análisis confirma que la ausencia de políticas cardiovasculares integrales incrementa la mortalidad evitable, profundiza las inequidades asistenciales y expone a los profesionales de la salud a dilemas éticos persistentes en entornos de recursos limitados e incertidumbre institucional. La cardiología se ve forzada a operar bajo un modelo predominantemente reactivo, clínicamente ineficiente y éticamente insostenible, con impacto negativo tanto en los resultados en salud como en el capital humano del sistema sanitario (43–46,52–57).
En este contexto, el estudio sostiene que no puede existir una transición política ni una estabilización duradera sin la reconstrucción del sistema de salud y la incorporación explícita de la salud cardiovascular como eje estratégico de seguridad humana y soberanía sanitaria. Integrar políticas costo-efectivas de prevención y atención cardiovascular no es únicamente una decisión técnica, sino un imperativo ético y una condición necesaria para la paz social, la cohesión comunitaria y el desarrollo sostenible en Venezuela (17,28–31,49,64).
Finalmente, este trabajo propone una relectura del rol de la cardiología en escenarios de policrisis prolongada. Más allá de su función clínica tradicional, la cardiología emerge como un actor clave en la articulación entre bioética, salud pública y geopolítica, capaz de contribuir de manera decisiva a la reconstrucción institucional y a la defensa efectiva del derecho a la vida y a la salud. Reconocer que las enfermedades cardiovasculares causan más muertes que las guerras, pero reciben menor atención estratégica, constituye el primer paso para corregir una de las contradicciones más profundas del orden global contemporáneo y para situar la salud en el centro de cualquier proyecto legítimo de transición y futuro común (28–31,40,70).
Referencias
- Ikenberry GJ. The end of liberal international order? Int Aff. 2018;94(1):7–23.
- Waltz KN. Theory of International Politics. New York: McGraw-Hill; 1979.
- Mearsheimer JJ. The Tragedy of Great Power Politics. New York: W.W. Norton; 2014.
- Nye JS. Soft power and American foreign policy. Polit Sci Q. 2004;119(2):255–270.
- Zakaria F. The Post-American World. New York: W.W. Norton; 2011.
- Rachman G. The Age of the Strongman. London: Bodley Head; 2022.
- Aymerich R. Imperialismo en la era Donald Trump. La Vanguardia. 2026 Jan 11.
- Aymerich R. Una transición inédita e imprevisible. La Vanguardia. 2026 Jan 11.
- Kaplan RD. The Revenge of Geography. New York: Random House; 2012.
- Kissinger H. World Order. New York: Penguin Press; 2014.
- Yergin D. The New Map: Energy, Climate, and the Clash of Nations. New York: Penguin; 2020.
- International Energy Agency. World Energy Outlook 2023. Paris: IEA; 2023.
- World Bank. World Development Report 2023. Washington DC: World Bank; 2023.
- Levitsky S, Ziblatt D. How Democracies Die. New York: Crown; 2018.
- Linz JJ, Stepan A. Problems of Democratic Transition and Consolidation. Baltimore: Johns Hopkins University Press; 1996.
- United Nations Development Programme. Human Development Report 2023/2024. New York: UNDP; 2024.
- United Nations. Human Security Now. New York: UN; 2003.
- United Nations. Human Security Handbook. New York: UN; 2016.
- Institute for Health Metrics and Evaluation. Global Burden of Disease Results Tool. Seattle: IHME; 2023.
- GBD 2021 Cardiovascular Diseases Collaborators. Global burden of cardiovascular diseases, 1990–2021. Lancet. 2023;402:123–145.
- Roth GA, Mensah GA, Johnson CO, et al. Global burden of cardiovascular diseases and risk factors. J Am Coll Cardiol. 2020;76(25):2982–3021.
- World Health Organization. Cardiovascular diseases (CVDs): key facts. Geneva: WHO; 2023.
- World Health Organization. Global status report on noncommunicable diseases 2023. Geneva: WHO; 2023.
- Pan American Health Organization. Health in the Americas 2022. Washington DC: PAHO; 2022.
- Ordúñez P, Campbell NRC, Giraldo G, et al. Cardiovascular disease burden in Latin America. Lancet Glob Health. 2019;7:e123–e132.
- Yusuf S, Joseph P, Rangarajan S, et al. Modifiable risk factors and cardiovascular disease. Lancet. 2020;395:795–808.
- Marmot M. The Health Gap: The Challenge of an Unequal World. London: Bloomsbury; 2015.
- Marmot M, Allen J. Social determinants of health equity. Am J Public Health. 2014;104(S4):S517–S519.
- Solar O, Irwin A. A Conceptual Framework for Action on the Social Determinants of Health. Geneva: WHO; 2010.
- World Health Organization. Health, peace and security. Geneva: WHO; 2022.
- Horton R. Offline: Why war is a public health emergency. Lancet. 2022;399:547.
- Farmer P. Pathologies of Power: Health, Human Rights, and the New War on the Poor. Berkeley: University of California Press; 2005.
- Farmer P. An anthropology of structural violence. Curr Anthropol. 2004;45(3):305–325.
- Galtung J. Violence, peace, and peace research. J Peace Res. 1969;6(3):167–191.
- Fassin D. Humanitarian Reason: A Moral History of the Present. Berkeley: University of California Press; 2012.
- Fassin D. Life: A Critical User’s Manual. Cambridge: Polity Press; 2018.
- Bloom DE, Cafiero ET, Jané-Llopis E, et al. The Global Economic Burden of Noncommunicable Diseases. Geneva: World Economic Forum; 2012.
- United Nations. Political declaration of the high-level meeting on NCDs. New York: UN; 2023.
- Sachs JD. The Age of Sustainable Development. New York: Columbia University Press; 2015.
- Núñez Medina TJ. Más letales que las guerras: enfermedades cardiovasculares, seguridad y paz. Instituto Educardio. 2025. Disponible en:
https://institutoeducardio.net/mas-letales-que-las-guerras-enfermedades-cardiovasculares-seguridad-paz/ - Núñez Medina TJ. Cardiología en crisis bélicas: geopolítica, policrisis y salud cardiovascular. Instituto Educardio. 2025.
- Núñez Medina TJ. Infarto de miocardio en Venezuela: S.O.S. Instituto Educardio. 2024.
- Fuenmayor AJ, Hurtado M, González M, et al. Atención cardiovascular en Venezuela en tiempos de crisis. Avances Cardiol. 2018;38:10–25.
- Mendis S, Puska P, Norrving B, eds. Global Atlas on Cardiovascular Disease Prevention and Control. Geneva: WHO; 2011.
- Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for STEMI. Eur Heart J. 2018;39:119–177.
- Jaffe MG, Young JD. Integrated care and cardiovascular outcomes. Circulation. 2016;134:106–118.
- World Health Organization. Best buys and other recommended interventions for NCDs. Geneva: WHO; 2017.
- World Health Organization. Global Action Plan for the Prevention and Control of NCDs. Geneva: WHO; 2013.
- United Nations. Transforming our world: the 2030 Agenda for Sustainable Development. New York: UN; 2015.
- Beauchamp TL, Childress JF. Principles of Biomedical Ethics. 8th ed. New York: Oxford University Press; 2019.
- Pellegrino ED, Thomasma DC. The Virtues in Medical Practice. Oxford: Oxford University Press; 1993.
- Daniels N. Just Health: Meeting Health Needs Fairly. Cambridge: Cambridge University Press; 2008.
- Ruger JP. Health and Social Justice. Oxford: Oxford University Press; 2010.
- Universal Declaration on Bioethics and Human Rights. Paris: UNESCO; 2005.
- Ottersen OP, et al. The political origins of health inequity. Lancet. 2014;383:630–667.
- Kruk ME, Gage AD, Arsenault C, et al. High-quality health systems. Lancet. 2018;392:101–112.
- Frenk J, Gómez-Dantés O. Health systems in Latin America. Arch Med Res. 2018;49:79–83.
- Spiegel PB, Checchi F, Colombo S, Paik E. Health-care needs in conflict settings. Lancet. 2010;375:43–54.
- McKee M, Stuckler D. Population health and economic crises. Lancet. 2011;377:1681–1683.
- Stuckler D, Basu S. The Body Economic. New York: Basic Books; 2013.
- Benatar SR. Global health and global justice. Am J Bioeth. 2012;12(12):4–15.
- Gostin LO. Global Health Law. Cambridge: Harvard University Press; 2014.
- Horton R. NCDs—why silence matters. Lancet. 2019;394:160.
- Sen A. Development as Freedom. New York: Anchor Books; 1999.
- Sen A. Why health equity? Health Econ. 2002;11:659–666.
- Benatar SR, Brock G. Global Health and Global Justice. Cambridge: Cambridge University Press; 2011.
- Ottersen OP. Shared responsibility for health. Lancet. 2014;384:1125–1137.
- World Health Organization. Building health systems resilience. Geneva: WHO; 2021.
- United Nations. Health and Peace Initiative. New York: UN; 2022.
- Porter R. The Greatest Benefit to Mankind: A Medical History of Humanity. London: HarperCollins; 1997.